- トップ >
- 就活ガイド >
- 看護学生生活 >
- 高度急性期セミナー2021【前編】
2021年11月27日に「ナース専科 就職」は「高度急性期看護に関心のある学生必見! 採用担当者のトークセッション」というオンラインセミナーを開催しました。
セミナーでは、「高度急性期病床」の基本的な説明とともに、どんな学生が向いているか、求められるのかなどを大学病院の採用担当者を招いて伺いました。この模様を<前編><後編>に分けてお伝えします。
事前に知っておこう!高度急性期と急性期の違い
「医療」を提供する機能を表す
病床数の割合は減ってきている
高度急性期で働くための心構えとは?
講師プロフィール
ドラマとは違う裏側でも複雑な看護が展開される世界
患者さんの入院日数・受け持ち人数など一般病棟と比べてどんな違いがありますか?
高度急性期で働く看護師に求められるものはなんですか?
高度急性期で働くことの心構えは? どんな人が向いていると思いますか?
キャリアモデルの活躍が自分のキャリアデザインにつながる
就職先を選ぶ上で早めにやっておくべきことはありますか?
同じような高度急性期機能をもつ病院を比較するときにみるとよい項目は?
あとがき・後編
事前に知っておこう!高度急性期と急性期の違い
みなさんは「高度急性期」と「急性期」の違いをきちんと理解していますか? まずは、その機能と現状について整理しておきましょう。
「医療」を提供する機能を表す
高度急性期機能とは
急性期の患者さんに対し、状態の早期安定化に向けて「診療密度が高い医療」を提供する機能のことです。具体的には、救命救急病棟、ICU、HCU、NICUなどでの医療提供をイメージするとよいでしょう。
対象となる患者さんは、重症度が高く、24時間看護が必要です。状態が回復した後は、そのまま退院するのではなく、転棟や転院することが多くなります。
急性期機能とは
急性期の患者さんに、状態の早期安定化に向けて「医療」を提供する機能です。高度急性期と比べると診療密度は高くありません。脳神経外科、循環器内科など、急性期病院の一般病棟(病床)で提供される医療がこれにあたります。看護配置は、多くが7:1となります。
病床数の割合は減ってきている
現在の日本では「地域医療構想での医療再編」が進められています。超高齢社会となり、今後さらに高齢者や後期高齢が増えることが予測されるため、これに備えて病床の機能ごとに役割分担を行い、効率的な医療の提供体制を構築しようというものです。
図1は、2010年の病床数割合と2025年の割合イメージを示したものです。このように以前は、病床の機能がわかりづらい仕組みでした。しかし今後は、「高度急性期」「急性期」「回復期」「慢性期」の4つの区分で各病床の医療機能を明確にし、機能分化と連携を進めようとしています。これによって、実際の病床数にも変化が現れてきています。
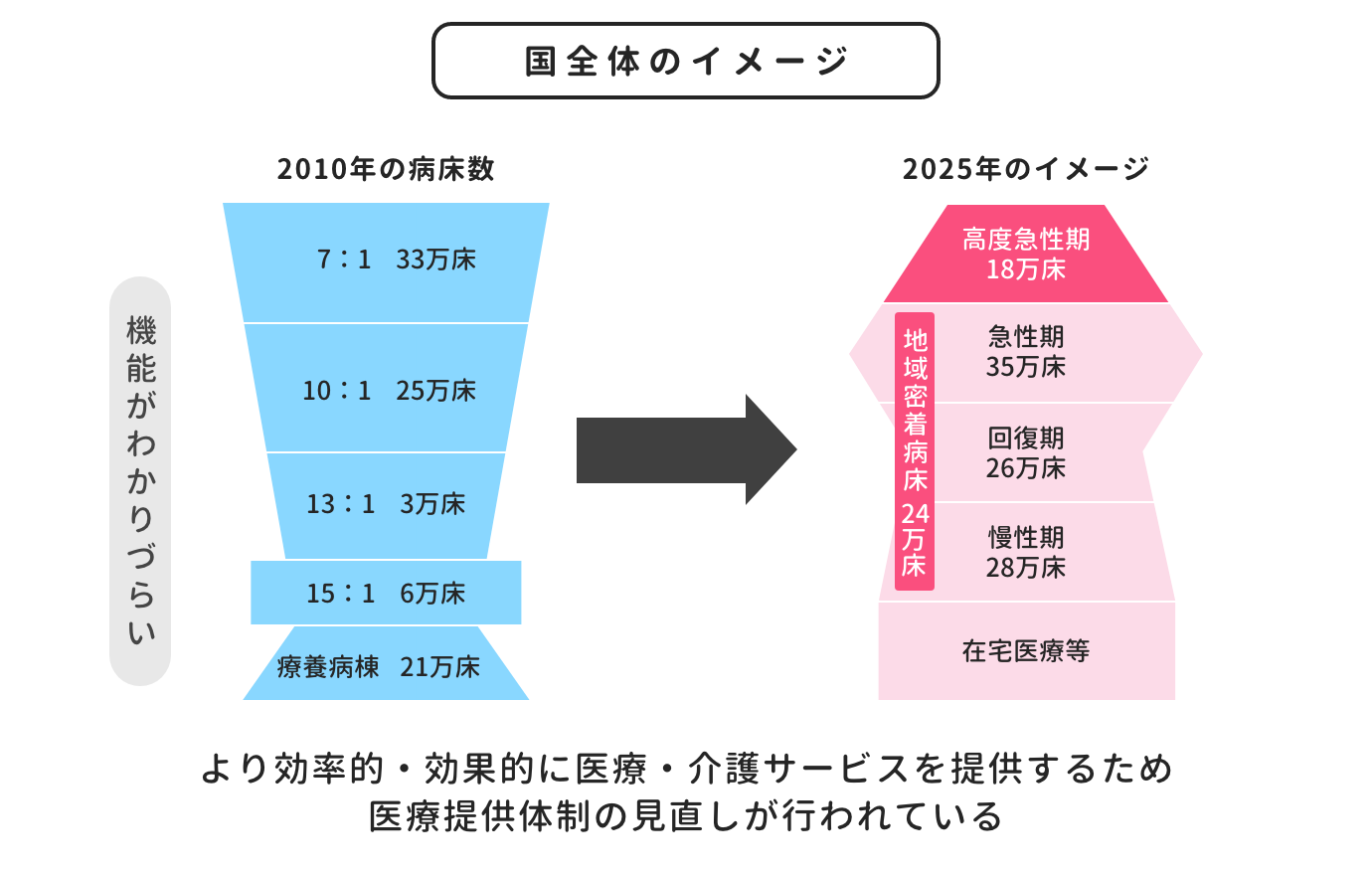
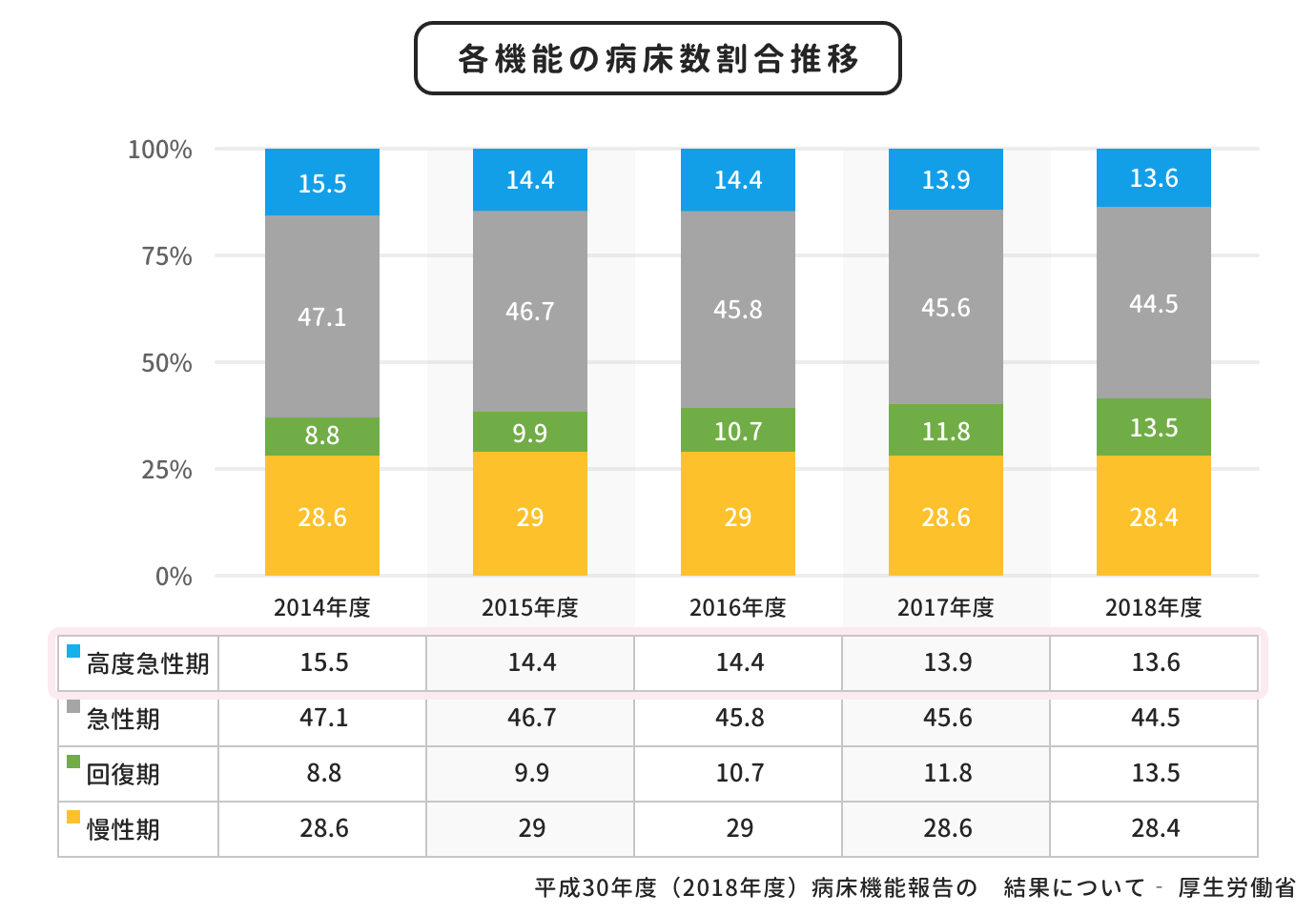
図2は、各機能別にみた病床数の割合の推移です。
高度急性期、急性期の病床数割合が2014年からだんだん減っていることがわかるでしょう。この5年間に全国で、1万床以上の高度急性期病床が減っているのです。
もちろん高度急性期や急性期の需要がなくなることはありません。しかし病床数が減少しているという現状から、高度急性期や急性期で働くことを希望する方にとっては、職場の数が減少してきている、競争率が高まってきている、ということはいえるでしょう。
高度急性期で働くための心構えとは?
第1部のトークセッションでは、高度急性期病床で働きたいと考えている看護学生のために、どんな人材が求められているのか、心構えとして知っておきたいこと、就職先として選ぶうえで早めにやっておきたいことなどを採用担当のお二方にお聞きします。
講師プロフィール

増田 千鶴子(ますだ ちづこ)氏
昭和大学統括看護部 統括看護部長
看護学校卒業後、昭和大学病院および附属東病院に入職。子どもセンター、NICU、眼科外来等で31年間勤務。また7年間にわたり看護部教育担当師長として新人教育等に従事する。
1987年に国際協力事業団の一員としてエジプトカイロ小児病院に派遣。1997年には看護技術と看護管理等の指導を行う。2011年に昭和大学横浜市北部病院にて看護部長に就任。2016年より昭和大学統括看護部長となり現在に至る。

長谷川 知子(はせがわ ともこ)氏
東京医科大学病院 看護師人材センター 看護師長
1985年に東京医科大学看護専門学校を卒業後、東京医科大学病院に入職。小児科、消化器内科、呼吸器外科、短期混合病棟、集中治療部、血液内科、循環器内科など多くの科を経験。
1995年に臨床指導係(消化器内科)、1998年に主任看護師、2009年に看護師長(血液内科)となり、2017年より看護部人材担当師長となり現在に至る。
ドラマとは違う裏側でも複雑な看護が展開される世界
患者さんの入院日数・受け持ち人数など一般病棟と比べてどんな違いがありますか?

高度急性期では、NICUを除き、入院日数は短くて3日前後、長くても1週間ぐらいです。患者さんを次の病棟や病院につなげる必要があるのも特徴です。
看護師1人で患者さん7人を受け持つ一般病棟とは異なり、1人の看護師が患者さん2〜3人を受け持ちます。夜間についてもその基準は守らなければなりません。
看護やケアにも違いがあります。高度急性期の看護は、かなり複雑で、倫理的にもさまざまな問題が発生するため、多様なスキルが求められます。急変の可能性も高く、患者さんやご家族の不安や心配にも対応しなければなりません。ですから家族のサポートも大きな役割となります。
よくテレビドラマで描かれているような第一線での処置だけでなく、裏側でさまざまな看護が展開されていることを理解しておいていただければと思います。
新人看護師がよく苦労するのは、高度急性期看護における「時間の速さ」と「考える幅の広さ」です。高度急性期では、患者さんが入ってきた瞬間から質の高いアセスメントを行い、同時に患者さんの苦痛、心配・不安を察知し、それらを看護展開に結びつけていきます。1人の患者さんに対し、一瞬にして多重業務が発生することもあり、そのなかで心電図モニタや輸液ポンプ、シリンジポンプなど多くの機器を一度に管理しなければならないこともあります。
高度急性期で働く看護師に求められるものはなんですか?
これ以降は会員になると読めます
あとがき・後編
―――<後編>では、「最新の採用情報!選ばれる学生になるために」をお送りします!